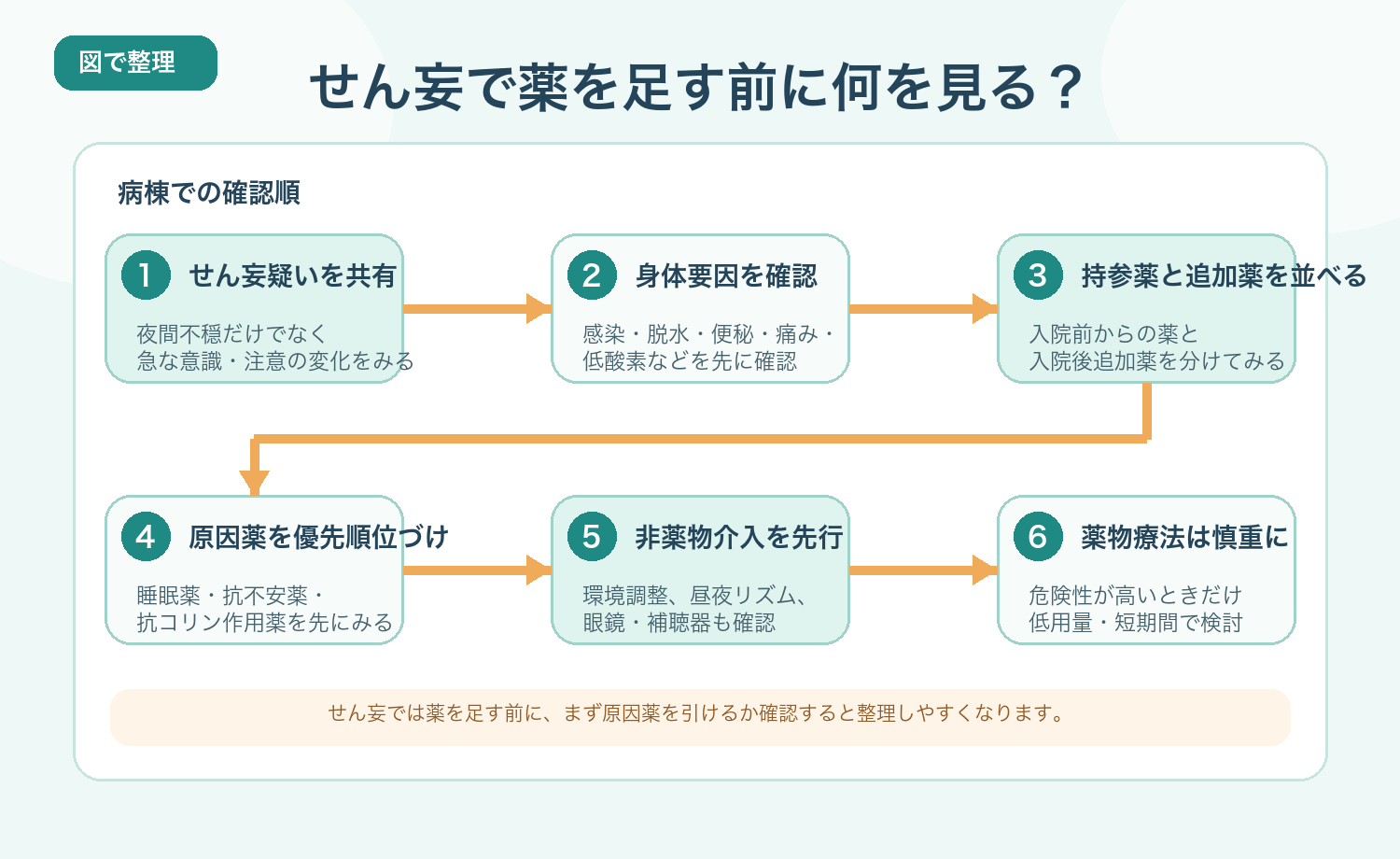
病棟で急に落ち着かなくなった患者さんをみると、「せん妄だから何か薬を出したほうがよいのでは」と考えたくなることがあります。ただ、実際には感染や脱水だけでなく、もともとの薬や入院後に追加された薬がきっかけになっていることも少なくありません。
せん妄では、薬を足す前に原因薬を見直せるかを確認することが大切です。特に睡眠薬、抗不安薬、抗コリン作用のある薬、H2ブロッカーなどは先に点検したい候補です。
この記事では、2026年4月11日時点で確認できる厚生労働省資料などをもとに、薬剤師が病棟実務で押さえたい原因薬の見方と、薬物療法を行うときの注意点をやさしく整理します。
もくじ
まず結論:先に確認したいこと
| 確認項目 | 実務での意味 |
|---|---|
| 感染、脱水、便秘、疼痛、低酸素などの身体要因 | 薬だけでなく身体要因の是正が必要です |
| 持参薬と入院後追加薬 | いつから変化したかを時系列で追いやすくなります |
| 睡眠薬・抗不安薬・抗コリン作用薬・H2ブロッカー | 原因薬として先に見直したい候補です |
| 危険行動の有無 | 薬物療法が本当に必要かの判断に関わります |
| 環境調整や昼夜リズム介入ができているか | 薬物療法の前にやるべきことを整理できます |
せん妄では「何を追加するか」より、「何が原因になっていそうか」を先に並べるほうが安全です。
せん妄では「薬を足す前に原因薬を疑う」
厚生労働省の「高齢者の医薬品適正使用の指針(総論編)」では、老年症候群を含めて薬剤との関係が疑わしい症状や所見があれば、処方をチェックし、中止・減量をまず考慮することが示されています。特に、患者さんの生活に変化が出たり、新たな症状が出たりしたときは、まず薬剤が原因ではないかを疑う姿勢が大切です。
| 見たいこと | 理由 |
|---|---|
| いつから症状が出たか | 入院後追加薬や増量薬と結びつけやすいです |
| もともと飲んでいた薬か、新しく始まった薬か | 持参薬と入院後処方を分けると整理しやすいです |
| 中止しやすい薬か、急に止めにくい薬か | ベンゾジアゼピン系などは離脱にも注意が必要です |
| 代替手段があるか | 不要薬の中止やより安全な薬への切り替えを考えやすくなります |
せん妄らしい変化が出たら、まず薬歴を時系列で並べるだけでも原因薬の候補が見えやすくなります。
見直し優先度が高い薬を整理すると
| 薬剤群 | 先に見直したい理由 | 実務ポイント |
|---|---|---|
| 睡眠薬・抗不安薬 | 高齢者では認知機能低下やせん妄に関わりやすいです | 漫然投与や頓用の重なりがないか確認します |
| 抗コリン作用のある薬 | せん妄、便秘、尿閉、口渇などが重なりやすいです | 単剤では軽くても、重なりで悪化しやすいです |
| H2ブロッカー | 高齢者ではせん妄や認知機能低下のリスク上昇が指摘されています | 腎機能と用量、PPIへ置き換える必要性を見直します |
| プレガバリン、ミロガバリン、トラマドール | BPSD様症状や意識変容の原因薬候補になります | 開始時期、増量、腎機能を一緒に確認します |
| 副腎皮質ステロイドなど | 不眠や精神症状が混ざることがあります | 投与量と開始タイミングを確認します |
睡眠薬・抗不安薬は「本当に必要か」を先にみる
厚生労働省資料では、睡眠薬や抗不安薬、とくにベンゾジアゼピン系薬剤は、高齢者の記憶障害やせん妄と関わりうる薬として挙げられています。病棟では、定期薬だけでなく頓用の追加、眠れないための連日依頼、複数薬の併用で状況が悪くなることがあります。
一方で、ベンゾジアゼピン系薬剤は急な中止で離脱症状が出ることもあるため、せん妄だから一律に即中止ではなく、必要性、投与期間、減らし方を考えて主治医へ提案するのが安全です。
| 確認したいこと | 実務での見方 |
|---|---|
| 定期薬か頓用か | 頓用追加が重なっていないか確認します |
| いつから使っているか | 入院後追加なら原因薬として疑いやすいです |
| 急な中止が危ないか | 離脱の可能性がある薬は漸減を意識します |
| 非薬物で代替できるか | 昼夜リズム調整や環境調整で減らせることがあります |
睡眠薬は「眠れないから追加」より、「今のせん妄を悪化させていないか」を先に確認したい薬です。
抗コリン作用のある薬は「重なり」でみる
抗コリン作用のある薬は、1剤だけでは目立たなくても、複数重なるとせん妄や便秘、尿閉、口渇などが前に出やすくなります。過活動膀胱治療薬、第一世代抗ヒスタミン薬、三環系抗うつ薬、抗パーキンソン薬、鎮痙薬などは病棟で見落としやすい候補です。
| よく見たい薬の例 | 確認ポイント |
|---|---|
| 過活動膀胱治療薬 | 便秘や尿閉も一緒に悪化していないかみます |
| 第一世代抗ヒスタミン薬 | 感冒薬や皮膚科薬に紛れていないか確認します |
| 三環系抗うつ薬 | 眠気や抗コリン作用の重なりをみます |
| 抗パーキンソン薬・鎮痙薬 | 中止しにくさと副作用の重みを両方考えます |
抗コリン作用は「この薬だけが悪い」と見るより、合計でどれくらい重なっているかを見ると実務に合います。
H2ブロッカーや鎮痛補助薬も見落としたくない
高齢者の医薬品適正使用の指針では、H2受容体拮抗薬は腎排泄型薬剤であり、高齢者ではせん妄や認知機能低下のリスク上昇に注意が必要とされています。また、BPSDに対応する向精神薬使用ガイドライン第3版では、H2ブロッカー、プレガバリン、ミロガバリン、トラマドールなども症状を引き起こしうる薬剤として挙げられています。
そのため、「消化器薬だから安全」「鎮痛補助薬だから関係ない」と決めつけず、腎機能、開始時期、増量歴まで含めて見ることが大切です。
薬物療法の前に、非薬物介入を先にそろえる
厚生労働省のBPSDガイドラインでは、非薬物的介入をまず行い、そのうえで改善しない場合にのみ向精神薬の使用を検討する流れが示されています。せん妄でも、環境調整、昼夜リズムの調整、眼鏡や補聴器の使用、痛みや便秘のケア、不要ラインの整理などを先にそろえることが重要です。
| 非薬物で確認したいこと | 理由 |
|---|---|
| 昼夜逆転の是正 | 睡眠薬追加だけに頼りにくくなります |
| 眼鏡・補聴器の使用 | 見えにくさ、聞こえにくさが混乱を強めることがあります |
| 疼痛、便秘、尿閉の評価 | 身体的不快が不穏につながることがあります |
| 家族や病棟スタッフとの情報共有 | いつもの様子との違いを早くつかめます |
せん妄対応は、薬の調整だけで完結せず、病棟環境の調整とセットで考えるほうがうまくいきやすいです。
せん妄で薬物療法を行うときの注意点
薬物療法は、患者さん本人や周囲の安全確保が必要なとき、治療継続が難しいときなどに慎重に検討します。BPSDガイドラインでも、向精神薬を使う場合は低用量で開始し、薬物相互作用や蓄積に注意し、常に減量・中止を念頭に置くこと、長期使用は避けることが示されています。
| 注意点 | 実務ポイント |
|---|---|
| 本当に薬物療法が必要か | 危険行動や治療継続困難性を確認します |
| 低用量から始める | 過鎮静、転倒、誤嚥、血圧低下などに注意します |
| 腎機能・肝機能・体格を考える | 高齢者では蓄積しやすいです |
| 漫然継続しない | 毎日、減量・中止できるかを見直します |
| レビー小体型認知症の可能性 | 抗精神病薬過敏性に特に注意が必要です |
せん妄の薬物療法は「出したら終わり」ではなく、出したあとにいつ減らすかまで含めて設計することが大切です。
病棟で共有したい実務メモ
厚生労働省のポリファーマシー対策資料では、病棟で処方見直しを進める際に、見直し内容やその理由を多職種で共有し、退院後にも維持できるよう情報提供することが勧められています。せん妄で薬を調整したときも、「何を、なぜ減らしたか」「再開するならどんな条件か」を薬剤管理サマリーや診療情報提供書に残しておくと、退院後の逆戻りを減らしやすくなります。
内部リンクで一緒に見たい記事
- ポリファーマシーの見方|減らす前に確認したいこと
- 腎機能低下時に注意したい薬|確認ポイントと代表例
- 一包化が向く患者・向かない患者|メリットと注意点
- 添付文書とインタビューフォームの使い分け|どこを読む?
まとめ
せん妄対応では、まず身体要因を確認しつつ、持参薬と入院後追加薬を時系列で並べ、睡眠薬、抗不安薬、抗コリン作用のある薬、H2ブロッカーなどを優先して見直すと整理しやすくなります。薬剤師実務では、薬を足す前に、原因薬を引けるか確認する という視点がとても大切です。
薬物療法が必要な場面でも、非薬物介入を先にそろえ、低用量・短期間を意識し、毎日減量・中止を考える姿勢が安全につながります。





