「DOACって結局どれを選べばいいの?」「アスピリンとプラビックス、何が違うんだっけ?」——処方監査の現場で、抗血栓療法の薬剤を瞬時に整理できる薬剤師は意外と多くありません。心房細動の心原性脳塞栓症予防、PCI後のDAPT、脳梗塞二次予防など、適応も使い分けの判断軸も多岐にわたるからです。
この記事は、抗凝固薬と抗血小板薬の違いから、DOAC4製剤・抗血小板薬主要4剤の使い分け、処方監査で必ず確認すべき5つのポイントまで、現場で「明日から使える」レベルでまとめました。読み終わる頃には、患者からの典型的な質問にも自信を持って答えられる状態になっているはずです。
もくじ
抗凝固薬と抗血小板薬は「血の固まり方」を止める場所が違う
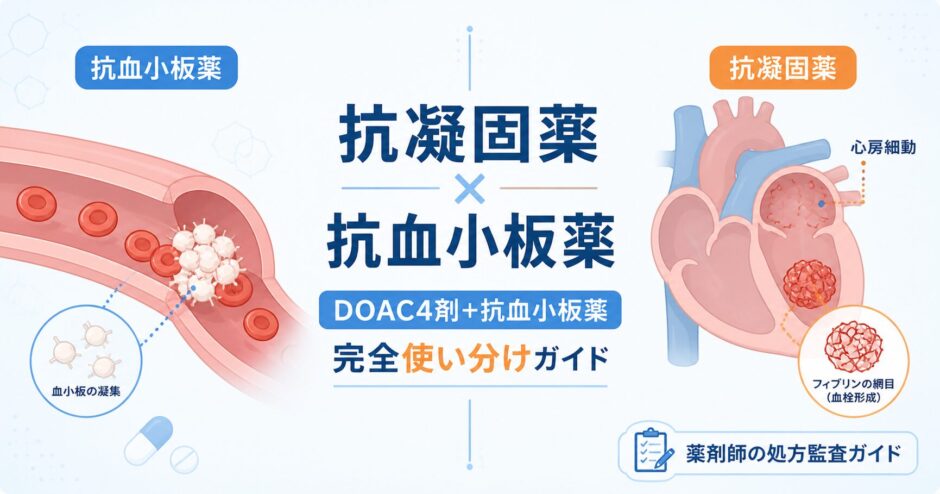
そもそも「血液をサラサラにする薬」というあいまいな表現は、薬剤師としては避けたいところ。抗凝固薬と抗血小板薬は、血栓ができるメカニズムの異なるステップを抑える別カテゴリーの薬です。まずはこの違いを図解で整理しましょう。
血栓ができる2つの経路と薬の作用点
🩸 血小板凝集(動脈側)
血管内皮障害 → 血小板が集まる → 血小板血栓(白色血栓)
↓ ここを抑える
抗血小板薬(アスピリン・クロピドグレル等)
主な対象:心筋梗塞・脳梗塞(アテローム血栓性)・PCI後
🧬 凝固カスケード(静脈・心房側)
血流うっ滞 → 凝固因子の連鎖反応 → フィブリン血栓(赤色血栓)
↓ ここを抑える
抗凝固薬(DOAC・ワルファリン)
主な対象:心房細動による心原性脳塞栓・深部静脈血栓・肺塞栓
つまり、「動脈の血栓は抗血小板薬」「心房・静脈の血栓は抗凝固薬」と大枠で覚えると、適応の判断がぶれません。患者から「この薬は何のため?」と聞かれたら、原疾患(心房細動なのか、心筋梗塞後なのか)と紐づけて説明できると一気にプロらしさが出ます。
抗凝固薬の種類と使い分け|DOAC4製剤+ワルファリン
抗凝固薬は、現在ではDOAC(直接経口抗凝固薬)が第一選択となる場面が増えました。ただし「弁膜症性心房細動」ではDOACは使用できず、ワルファリン一択です(JCS 2020 不整脈薬物治療ガイドライン)。
「弁膜症性心房細動」の定義(JCS 2020):
- 機械弁置換後
- 中等度以上の僧帽弁狭窄症(リウマチ性が中心)
上記2つのみが「弁膜症性」と定義され、DOACは禁忌・適応外。生体弁置換後は「非弁膜症性」扱いとなりDOAC使用可です。ここを取り違えると致命的なので、まず原疾患の確認が必須。
ワルファリン(ワーファリン)の位置づけ
ワルファリンはビタミンK拮抗薬(VKA)として60年以上使われてきた古典的な抗凝固薬。DOAC時代でも以下の場面では今も第一選択です。
- 機械弁置換後(大動脈位・僧帽弁位とも)
- 中等度以上の僧帽弁狭窄症に伴う心房細動
- 高度腎機能低下(CCr<15 mL/分)・透析患者(DOAC4剤すべて禁忌。ダビガトランはCCr<30 mL/分でも禁忌とより厳しい)
- 抗リン脂質抗体症候群など特殊な血栓性素因(DOACでイベントが多い報告あり)
📌 ワルファリンの基本(添付文書ベース)
用法・用量:通常成人1〜5mg/日を1日1回(PT-INRでコントロール、年齢・症状で適宜増減)
PT-INR目標値(JCS 2020 弁膜症治療ガイドライン)
- 非弁膜症性心房細動:70歳未満は2.0〜3.0/70歳以上は1.6〜2.6
- 機械弁置換術後3ヶ月未満:2.0〜3.0(部位問わず)
- 大動脈位機械弁・術後3ヶ月以降・低リスク症例:2.0〜2.5
- 僧帽弁位機械弁・術後3ヶ月以降または高リスク症例:2.0〜3.0
食事制限:納豆・青汁・クロレラは禁忌〜厳重制限(ビタミンK大量含有)。緑黄色野菜は適量なら可
相互作用:CYP2C9・CYP3A4を介した薬剤多数(NSAIDs・抗菌薬・抗真菌薬・アミオダロン等)
中和:ビタミンK製剤(ケイツー)・新鮮凍結血漿・4F-PCC(ケイセントラ)
ワルファリンの最大の弱点は食事・併用薬・体調でINRが容易に変動すること。患者にとっては定期採血と食事制限が大きな負担で、これがDOAC普及の追い風となっています。一方、コストの安さ・効果の確実性・中和の容易さは依然強みです。
DOAC4製剤の比較表
| 薬剤(商品名) | 作用機序 | 用法 | 通常用量/減量基準 | 禁忌となるCCr |
|---|---|---|---|---|
| ダビガトラン (プラザキサ) |
直接トロンビン阻害 | 1日2回 | 150mg×2/110mg×2 | CCr<30mL/分 |
| リバーロキサバン (イグザレルト) |
第Xa因子阻害 | 1日1回(食後) | 15mg/10mg ※CCr 30〜49 mL/分は10mgへ減量/CCr 15〜29 mL/分は適否を慎重検討の上で10mg |
CCr<15mL/分 |
| アピキサバン (エリキュース) |
第Xa因子阻害 | 1日2回 | 5mg×2/2.5mg×2 ※年齢80歳以上・体重60kg以下・血清Cr 1.5mg/dL以上のうち2つ以上で減量 |
NVAF:CCr<15mL/分 VTE治療:CCr<30mL/分 |
| エドキサバン (リクシアナ) |
第Xa因子阻害 | 1日1回 | 60mg/30mg ※体重60kg以下・CCr15〜50 mL/分・P糖蛋白阻害薬併用のいずれか |
CCr<15mL/分 |
※本表は非弁膜症性心房細動(NVAF)への適応を中心に整理。VTE(深部静脈血栓症・肺塞栓)治療では用量・禁忌が異なる場合があるため、適応別に最新添付文書を必ず確認すること。透析患者は全DOAC禁忌。
※ダビガトランはイトラコナゾール(経口剤)併用が禁忌。他のP糖蛋白阻害薬(ベラパミル・アミオダロン等)併用時は減量考慮(110mg×2)。
DOAC使い分けの実践的な判断軸
⚠️ 以下は添付文書の禁忌・推奨に基づきつつ、大規模臨床試験エビデンス(RE-LY/ROCKET AF/ARISTOTLE/ENGAGE AF-TIMI 48)と実臨床コンセンサスを反映した実務上の判断軸です。最終的な薬剤選択は主治医が個別症例で判断します。
- 1日1回投与でアドヒアランスを優先したい:リバーロキサバン or エドキサバン
- 腎機能がやや低下(CCr 30〜49 mL/分):アピキサバンが選択肢の一つ(ARISTOTLE試験で大出血少)
- 消化管出血リスクが高い高齢者:アピキサバンが検討される(臨床試験で消化管出血が比較的少ない傾向)
- 嚥下困難・粉砕希望:ダビガトランカプセルは開封・粉砕不可なので除外
- 出血時の中和薬の有無:ダビガトランはイダルシズマブ(プリズバインド)、Xa阻害薬はアンデキサネット アルファ(オンデキサ/日本では2022年承認)が利用可能
腎機能による用量調節は、抗凝固薬・抗血小板薬どちらにも関わる最重要ポイント。詳細は【処方監査の実務】腎排泄型薬剤の用量調節マニュアルで具体的なフローを整理しています。
抗血小板薬の種類と使い分け|アスピリン+P2Y12受容体拮抗薬
抗血小板薬は大きく分けてCOX-1阻害(アスピリン)とP2Y12受容体拮抗薬(クロピドグレル・プラスグレル・チカグレロル)の2系統。シロスタゾール(プレタール)はホスホジエステラーゼ阻害で、脳梗塞二次予防や末梢動脈疾患で使われます。
抗血小板薬の比較表
| 薬剤(商品名) | 作用機序 | 用法 | 主な使用場面 | 注意点 |
|---|---|---|---|---|
| アスピリン (バイアスピリン) |
COX-1不可逆阻害 | 100mg 1日1回 | 心筋梗塞・脳梗塞二次予防、PCI後DAPT | 消化管出血リスク。原則PPI併用 |
| クロピドグレル (プラビックス) |
P2Y12不可逆阻害(プロドラッグ) | 75mg 1日1回 | PCI後DAPT、脳梗塞二次予防、PAD(末梢動脈疾患) | CYP2C19遺伝子多型で効果に個人差。PPI(特にオメプラゾール)と相互作用 |
| プラスグレル (エフィエント) |
P2Y12不可逆阻害 | 維持3.75mg 1日1回(日本用量) | PCI後DAPT(特に急性冠症候群) | 遺伝子多型の影響を受けにくい。脳出血既往は禁忌 |
| チカグレロル (ブリリンタ) |
P2Y12可逆的阻害 | 60〜90mg 1日2回 | 急性冠症候群(一部適応) | 呼吸困難の副作用に注意。1日2回服用でアドヒアランス低下リスク |
クロピドグレル抵抗性と日本人特有の事情
クロピドグレルは肝臓のCYP2C19で活性化されるプロドラッグですが、日本人の約4割はCYP2C19の遺伝子多型(PM/IM型)を持っており、効果が減弱する可能性があります。PCI後の血栓リスクが高い症例では、遺伝子多型の影響を受けにくいプラスグレル単剤への切り替えが選択肢に。
また、PPI併用の話。オメプラゾール・エソメプラゾールはCYP2C19を強く阻害するため、クロピドグレルとの併用は理論上避けたい組み合わせ。実臨床ではランソプラゾール・ラベプラゾール、あるいはボノプラザン(タケキャブ)が推奨されることが多いです。
処方監査で必ず確認する5つのポイント
📋 抗血栓薬の処方監査チェックリスト
① 腎機能(CCr):DOAC・エドキサバン・ダビガトランは特に厳格。CCr計算は体重・年齢・血清Crから必ず算出
② 出血リスク評価:HAS-BLEDスコア(高血圧・腎/肝障害・脳卒中既往・出血歴・INR不安定・高齢・薬剤/アルコール)を意識
③ 周術期の休薬・再開:DOACは半減期短く休薬期間も短い(通常24〜48時間)が、腎機能・術式で延長
④ 相互作用:DOAC×P糖蛋白阻害薬/クロピドグレル×CYP2C19阻害PPI/全体×NSAIDs・抗菌薬
⑤ アドヒアランス:1日2回製剤は飲み忘れリスク高。ピルケース・一包化対応を検討
抗菌薬との相互作用は別記事でも解説しています。薬剤師のための抗菌薬適正使用ガイドもあわせて参照ください。
服薬指導でよく聞かれる5つの質問と回答例
- 「飲み忘れたらどうしたら?」
→ 1日1回製剤は当日中に気付けば服用、翌日に気付いたらスキップ。1日2回製剤は次回まで6時間以上あれば服用、なければスキップ。2回分まとめて飲むのは絶対NG。 - 「歯医者に行っていいですか?」
→ 抜歯程度なら原則中止不要。事前に処方医・歯科医に必ず相談を。 - 「納豆を食べてもいい?」
→ ワルファリンは禁忌(納豆・青汁・クロレラはビタミンK大量含有)。緑黄色野菜は適量なら可、急に食習慣を変えないことが重要。DOACは食事制限なし(リバーロキサバンのみ吸収率向上のため食後服用)。 - 「青あざが増えたけど大丈夫?」
→ 軽度なら経過観察で良いが、歯肉出血が止まらない・血便・血尿・激しい頭痛は即受診。 - 「ロキソニンは飲んでいい?」
→ NSAIDsは出血リスクを上げるため原則避ける。痛み止めはアセトアミノフェン(カロナール)が第一選択。
最新の診療報酬・新薬動向もキャッチアップを
抗血栓薬は新薬の追加・添付文書改訂・診療報酬改定が頻繁にある領域。一次ソース(添付文書・PMDA・学会ガイドライン)の継続チェックは必須です。
薬剤師が日常業務に追われながら最新情報をキャッチアップするには、医療情報プラットフォームの活用が現実的。中でもm3.comは会員登録で薬剤情報・診療報酬・症例検討まで網羅でき、ポイントも貯まる定番ツールです。
まとめ|抗血栓薬の使い分けは薬剤師の腕の見せ所
- 抗凝固薬(DOAC・ワルファリン)と抗血小板薬は作用点が異なる別カテゴリー。原疾患と紐づけて理解する
- 機械弁置換後・中等度以上の僧帽弁狭窄症(弁膜症性心房細動)はワルファリン一択。DOACは禁忌・適応外(JCS 2020)
- DOAC4製剤は用法・腎機能・減量基準・出血リスクで使い分ける。アピキサバンは汎用性が高い
- クロピドグレルはCYP2C19遺伝子多型・PPI相互作用を意識。プラスグレルは新世代の選択肢
- 処方監査では①腎機能 ②出血リスク ③周術期 ④相互作用 ⑤アドヒアランスの5点を必ず確認
- 服薬指導では食事・歯科処置・痛み止め・出血サインの質問に即答できる準備を
ここまで整理した知識は、病院薬剤師・在宅薬剤師・地域薬局を問わず武器になります。「処方監査で頼られる薬剤師」「医師にも提案できる薬剤師」になれば、キャリアの選択肢も自然と広がります。
もし「もっと臨床知識を深めたい」「DI業務やチーム医療に関われる職場で働きたい」と感じたら、ファルマスタッフのような病院・専門特化求人に強いエージェントや、年収交渉力で評価される薬キャリAGENTに相談してみるのも一つの選択肢。比較したい方は薬剤師転職エージェント15社比較記事もあわせてどうぞ。
抗血栓療法の知識は一度整理すれば長く使える「資産」です。この記事をブックマークしておき、迷ったらまず立ち返る基礎マップとして活用してください。
📚 主な参考資料(一次情報)
- 各DOAC製剤添付文書(プラザキサ/イグザレルト/エリキュース/リクシアナ):PMDA 医薬品情報
- ワーファリン錠 添付文書(エーザイ):PMDA 医薬品情報
- JCS/JHRS 2020 ガイドライン「不整脈薬物治療」:日本循環器学会/日本不整脈心電学会
- JCS/JSCVS/JATS/JSVS 2020 ガイドライン「弁膜症治療」:日本循環器学会ほか
- 各製剤インタビューフォーム(最新版)
※本記事は薬剤師向けの一般的な解説であり、個別症例の処方判断は必ず最新の添付文書・主治医判断・各施設プロトコルに従ってください。用量・適応・相互作用は改訂される可能性があるため、実務では一次情報の最新版確認を推奨します。
監修:当ブログ運営薬剤師(病院薬剤師経験10年・フリーランス薬剤師2年以上)/最終更新:2026年5月4日