「この患者さん、最近転んだことがあるって言っていたけど、薬が関係しているかな?」と気になった経験はありませんか。
転倒は高齢者の骨折・寝たきりの大きな原因のひとつです。そして、その背景に薬が関係しているケースは少なくありません。
この記事では、転倒リスクを高める薬(FRIDs:Fall-Risk-Increasing Drugs)を分類別に整理し、持参薬確認や服薬指導で使える実務のポイントをお伝えします。
もくじ
転倒と薬の関係:現場で知っておきたい背景
高齢者の転倒は、骨折・入院・ADL低下・死亡リスクとも直結する重大なアウトカムです。
転倒の原因はさまざまですが、薬剤が転倒リスクを2倍以上高めることが複数の研究で示されています。特にベンゾジアゼピン系薬剤、非ベンゾジアゼピン系睡眠薬(Z薬)、抗精神病薬などは転倒リスクを2.23倍に高めるというデータもあります。
また、5剤以上服用している場合の補正相対リスクはベンゾジアゼピンを含むと1.40と高く、ポリファーマシー下での複合リスクも見逃せません(2025年改訂版「高齢者の安全な薬物療法ガイドライン」参照)。
薬剤師として転倒リスク薬を把握しておくことは、入院時の持参薬確認・外来での服薬指導・多職種連携いずれの場面でも直接活かせる知識です。
FRIDs(転倒リスク増加薬)とは何か
FRIDs(Fall-Risk-Increasing Drugs)は、転倒リスクを高めることが科学的に示された薬剤群の総称です。
欧州老年医学会(EuGMS)が中心となって開発したSTOPPFall(Screening Tool of Older Persons Prescriptions)では、専門家の合意により14の薬剤クラスが選定されています。
日本では日本老年医学会の「高齢者の安全な薬物療法ガイドライン2025」でも転倒リスク薬が整理されており、現場での活用が推奨されています。
転倒リスクを高める薬:分類別の整理
以下に主要な薬剤分類と、転倒との関連メカニズムを整理します。
| 薬剤分類 | 代表的な薬 | 転倒との主なメカニズム | リスクの特徴 |
|---|---|---|---|
| ベンゾジアゼピン系薬 | トリアゾラム、ニトラゼパム、ジアゼパムなど | 鎮静・筋弛緩・協調運動障害 | 服用翌日も影響が残ることがある |
| 非ベンゾジアゼピン系睡眠薬(Z薬) | ゾルピデム(マイスリー)、エスゾピクロンなど | 鎮静・夜間のふらつき | 起床直後の転倒に注意 |
| 抗精神病薬 | クロルプロマジン、ハロペリドール、リスペリドンなど | 過鎮静・錐体外路症状・起立性低血圧 | 高齢者は過敏に反応しやすい |
| 抗うつ薬 | アミトリプチリン(三環系)、SSRIなど | 起立性低血圧・鎮静・抗コリン作用 | 三環系は特にリスクが高い |
| 降圧薬(α遮断薬・中枢性降圧薬) | ドキサゾシン、メチルドパなど | 起立性低血圧 | 前立腺肥大治療薬としても使われる |
| 利尿薬 | フロセミド、スピロノラクトンなど | 脱水・低カリウム・起立性低血圧 | 頻尿による夜間動作増加 |
| 抗ヒスタミン薬(第一世代) | ジフェンヒドラミン(レスタミン)、d-クロルフェニラミンなど | 鎮静・抗コリン作用 | OTC薬にも含まれるため見落としやすい |
| 抗コリン薬(過活動膀胱) | ソリフェナシン(ベシケア)、オキシブチニンなど | 認知機能低下・鎮静・起立性低血圧 | 過活動膀胱治療薬として広く使われる |
| 抗てんかん薬 | フェノバルビタール、バルプロ酸、カルバマゼピンなど | 鎮静・協調運動障害 | 転倒リスクが高い高齢者でも使用頻度が高い |
| オピオイド鎮痛薬 | モルヒネ、オキシコドン、フェンタニルなど | 鎮静・めまい・起立性低血圧 | 導入初期と増量時に特に注意 |
まず注目すべきは、「鎮静」「起立性低血圧」「筋力低下」の3つのメカニズムが多くの薬に共通していることです。この3点を意識するだけで、リスク評価がしやすくなります。
特に見落としやすい薬:現場でのひとこと解説
① Z薬(ゾルピデムなど):「ベンゾより安全」は過信
非ベンゾジアゼピン系睡眠薬は「依存性が低い」とされますが、転倒リスクという点ではベンゾジアゼピン系と同等またはそれ以上という研究もあります。特に夜間・早朝の起床動作でふらつきが起こりやすく、入院中のベッドからの転落事故と関連します。
② OTC抗ヒスタミン薬:処方箋に出てこない薬
市販の睡眠補助薬(ドリエル、ネオデイなど)にはジフェンヒドラミンが含まれます。処方薬のチェックだけでは見えないため、「市販薬で眠れるようにしているものはありますか?」という一声が大切です。
③ 前立腺肥大治療薬のα遮断薬:降圧薬と同じ注意が必要
ドキサゾシン、タムスロシンなどは泌尿器科から処方されることが多いですが、起立性低血圧のリスクがあります。降圧薬ではないという思い込みで見落とされがちなので注意しましょう。
④ 過活動膀胱治療薬:抗コリン作用で転倒+認知機能にも影響
ソリフェナシン(ベシケア)、イミダフェナシン(ウリトス)などは抗コリン作用を持ちます。認知機能低下・便秘・口渇といった副作用とあわせて、転倒リスクにも目を向ける必要があります。
転倒リスク薬の3つのメカニズム
転倒リスクを高める薬の多くは、以下の3つのメカニズムのいずれかまたは複数に関わっています。
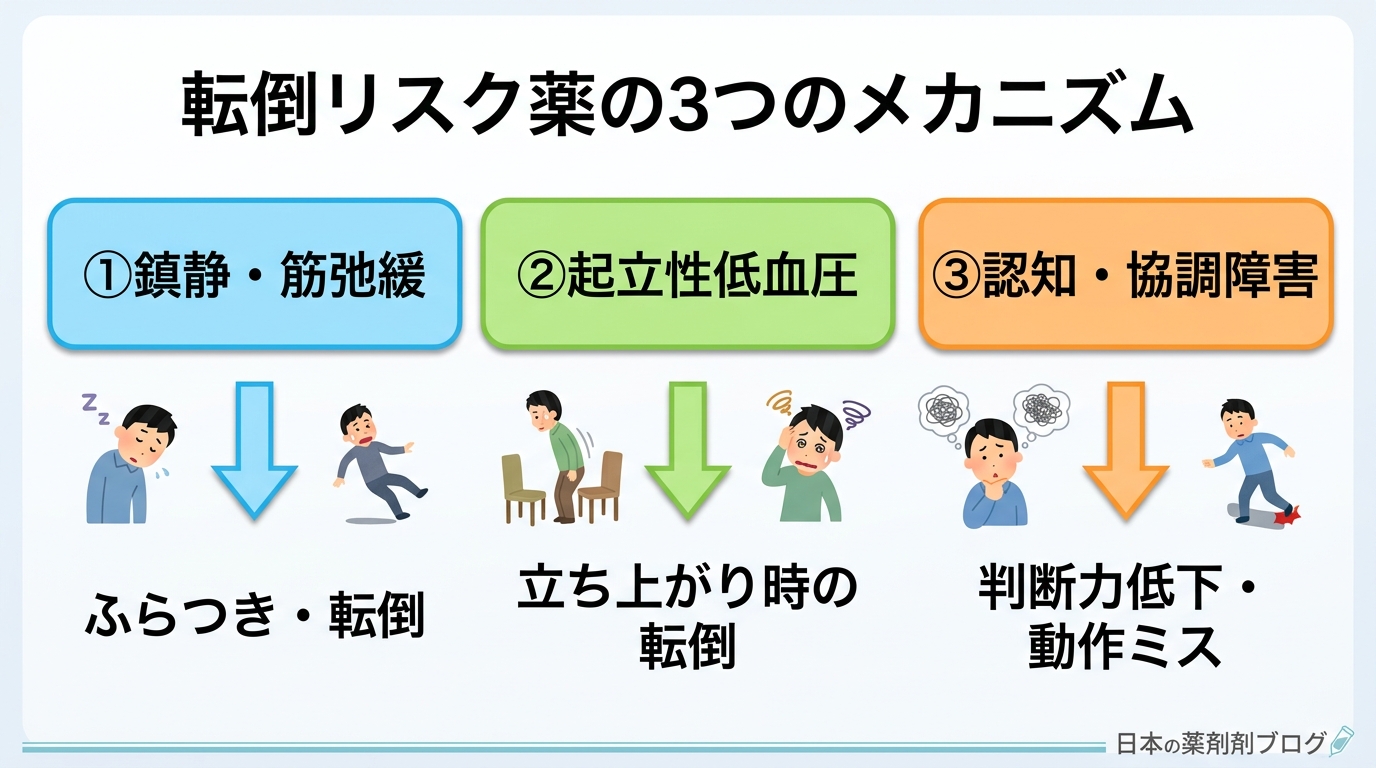
① 鎮静・筋弛緩:ふらつきや転倒を引き起こす。睡眠薬・抗精神病薬・抗てんかん薬に多い。
② 起立性低血圧:立ち上がり時に血圧が下がり、転倒につながる。降圧薬・利尿薬・抗うつ薬に多い。
③ 認知・協調障害:判断力や動作の正確さが低下する。抗コリン薬・抗ヒスタミン薬・オピオイドに多い。
持参薬確認での実務チェック
入院時や外来で持参薬を確認する際に、転倒リスク薬かどうかを意識するだけで介入の質が変わります。
| 確認すべき点 | 具体的な内容 |
|---|---|
| FRIDs(転倒リスク薬)の有無 | 睡眠薬・抗不安薬・抗精神病薬・降圧薬(α遮断薬含む)・利尿薬・抗コリン薬・抗ヒスタミン薬をピックアップ |
| FRIDsの数 | 2剤以上の服用はリスクが相乗する。3剤以上は特に要注意 |
| OTC薬・サプリメントの確認 | 市販の睡眠補助薬、かぜ薬(抗ヒスタミン薬含有) |
| 転倒既往の確認 | 「最近転んだことはありますか?」と直接確認 |
| 生活環境の確認 | 夜間に起きてトイレに行くかどうか(利尿薬・過活動膀胱薬との関連) |
| 低血圧症状の確認 | 「立ち上がったときにふらっとすることはありますか?」 |
服薬指導での患者への伝え方
転倒リスク薬を服用中の患者さんへは、次のような説明が効果的です。
- 服用後すぐ動かない:「飲んだらまずベッドに横になってください。すぐに立ち上がると転びやすくなることがあります」
- 夜間の動作に注意:「夜中にトイレに起きるときは、急いで立たず、少し時間をかけてゆっくり立ち上がってください」
- めまいや立ちくらみを感じたら報告を:「ふらつきやめまいが続く場合は、薬を変えられる可能性があるので教えてください」
- 市販薬との重複に注意:「市販の眠れる薬(ドリエルなど)も同じような成分が入っているため、一緒に使うとふらつきが強くなることがあります」
多職種連携:薬剤師として何を共有するか
病棟や在宅の場面では、看護師・PT・OTとの連携が転倒予防に直結します。薬剤師が共有すべき情報は以下の通りです。
- FRIDs(転倒リスク増加薬)の一覧と服用タイミング
- 服用後のピーク時間(特に睡眠薬・降圧薬)
- 減薬・変更が検討できる薬があるかどうかの評価
- 転倒が報告された場合の原因薬剤の候補提示
ポリファーマシーの問題として処方を見直す視点も持ちながら、「薬を減らすことで転倒リスクを下げる」という提案ができると、チームの中での薬剤師の存在感が高まります。
📚 改定情報をもっと深く追いたい方へ
2026年(令和8年)診療報酬改定は、薬局現場でも判断が割れる論点が多く、信頼できる情報源を複数持つことが、判断の精度を高めます。
当ブログでも改定情報を継続発信していきますが、より幅広い臨床・経営情報を求める方は、現役薬剤師の利用が多い「m3.com」を参考にしてみてください。
改定対応や臨床トピックの解説記事、業界ニュースが日々更新されており、実務判断の材料として役立ちます。
転倒リスク薬の整理:まとめ
- 転倒リスクを高める薬(FRIDs)は、睡眠薬・降圧薬・抗コリン薬・利尿薬など幅広い
- 「鎮静」「起立性低血圧」「認知・協調障害」の3メカニズムを意識する
- Z薬・OTC抗ヒスタミン薬・前立腺肥大治療薬は見落としやすいので注意
- 持参薬確認・服薬指導の場で「転倒」の視点を加えるだけでケアの質が変わる
- 多職種に積極的に情報共有することで、薬剤師としての関与が深まる
転倒リスク薬の管理は、ポリファーマシー対策とも密接に関わります。ポリファーマシーの全体的な視点については、こちらの記事も参考にしてください。
このテーマに関連する実務記事は、まとめページでも確認できます。




