「この注射薬、間違いがあったら怖い…」と感じながら確認した経験はありませんか。
ハイアラート薬(高注意薬)は、投与エラーが起きたときの患者への影響が重大な薬剤群です。なかでもKCL(塩化カリウム)・インスリン・ヘパリンは医療事故報告の上位を繰り返し占め、国内外のガイドラインでも特別な管理が求められています。
この記事では、薬剤師として特に押さえておきたいハイアラート薬の特徴と、現場で使える安全管理のポイントを整理します。
もくじ
ハイアラート薬とは何か
ハイアラート薬(High-Alert Medications)とは、投与エラーが発生した際に患者に重大な危害をもたらすリスクが特に高い薬剤のことです。
米国のISMP(Institute for Safe Medication Practices)が初めてこの概念を体系化し、その後 WHO・JCI・日本病院薬剤師会でも同様のリストが整備されてきました。
日本では、日本病院薬剤師会の「ハイリスク薬に関する業務ガイドライン(Ver.2.2)」が代表的な指針です。注射薬と内服薬の両方について、確認事項・投与手順・モニタリングの指針が示されています。
ハイアラート薬は「エラーが起きやすい薬」とは異なります。エラーの発生頻度が高い薬ではなく、エラーが起きたときのダメージが大きい薬であることを押さえておきましょう。
主なハイアラート薬の分類
代表的なハイアラート薬を分類・特徴とともに整理します。
| 分類 | 代表的な薬剤 | 主なリスク |
|---|---|---|
| 高濃度電解質製剤 | KCL注射液(塩化カリウム)、高張食塩水(NaCl 3%以上)、塩化マグネシウム | 心停止・重篤な不整脈 |
| インスリン製剤 | ノボラピッド、ランタス、ヒューマリンR など | 重症低血糖・昏睡 |
| 抗凝固薬 | 未分画ヘパリン、ワルファリン、DOAC | 大量出血・血栓再発 |
| 抗がん剤 | メトトレキサート、フルオロウラシル など | 骨髄抑制・重篤な粘膜障害 |
| 麻薬性鎮痛薬 | モルヒネ、オキシコドン、フェンタニル など | 呼吸抑制・過鎮静 |
| 神経筋遮断薬 | ベクロニウム、ロクロニウム など | 呼吸停止(筋弛緩) |
| 高濃度ブドウ糖液 | 50%ブドウ糖注射液 | 血管外漏出・高浸透圧障害 |
| 昇圧薬・強心薬 | ノルアドレナリン、アドレナリン、ドパミン | 致死的不整脈・血圧急変 |
このうち、特に薬剤師の介入が効果的で、実務での確認頻度も高いKCL・インスリン・ヘパリンの3つを詳しく解説します。
① KCL(塩化カリウム):急速投与=心停止の直結リスク
KCL注射液は、カリウムを補充するために使われる電解質製剤です。体にとって必要な薬剤ですが、希釈せず急速静注すると心停止につながるという重大なリスクがあります。
日本医療機能評価機構の医療事故情報収集等事業では、KCLの急速静注による心停止事故が繰り返し報告されており、「絶対に原液のまま静注してはならない薬」として全国の病院で特別管理が実施されています。
KCLで薬剤師が確認すること
- 投与濃度:カリウムイオン濃度は40mEq/L以下に希釈されているかを確認する
- 投与速度:20mEq/時間を超えていないか確認する(通常10~20mEq/時間以下が目安)
- ルートの確認:末梢ルートか中心静脈ルートかを把握する(高濃度投与は中心静脈から)
- 病棟保管禁止:病棟への高濃度KCL原液の保管は廃止されているかを確認する(国内の医療安全推進施策)
- 製剤の色・警告ラベル:KCLキット製剤は黄色に着色・警告ラベル付きであることを確認する
「KCLが病棟に保管されていない」「処方がルート別に指定されている」というシステム面の確認も、薬剤師として積極的に関与できるポイントです。
高齢者でKCL補充が必要な場面では、腎機能の確認も同時に行うことが重要です。腎機能低下時の薬剤管理の全体像については、こちらの記事もあわせて確認してください。
② インスリン:エラーが最も多い注射薬
インスリンは、国内外の医療安全機関が一致して「最もエラーが多い注射薬」と位置付けています。エラーの種類も多岐にわたります。
| インスリンエラーの種類 | 具体例 | 注意ポイント |
|---|---|---|
| 単位の読み間違い | 「1単位」を「10単位」と読み違える | 「U」を「0(ゼロ)」と誤読するケースが多い |
| 製剤の取り違え | 速効型と持効型を間違える | 名称が似ている(ランタス vs ランタスXR) |
| スライディングスケールのエラー | 血糖値に対応した投与量を読み間違える | 表の見方・血糖測定タイミングのズレ |
| 投与タイミングのずれ | 食直前インスリンを食後に投与 | 超速効型(ノボラピッドなど)は食直前が原則 |
| 濃度の誤認 | 100単位/mLを10単位/mLと混同 | 国際的に100単位/mLに統一されているが希釈時に注意 |
インスリンで薬剤師が確認すること
- 単位指示の確認:「単位」は必ず「単位」と明記し、略語「U」を使わないよう処方医への働きかけをする
- 製剤の種類確認:速効型・超速効型・中間型・持効型・混合型の区別を必ず確認する
- 投与タイミングの確認:超速効型(食直前)・速効型(食前30分)・持効型(就寝前 or 一定時刻)
- スライディングスケールの確認:血糖測定のタイミング・範囲・単位の指定が明確かを処方で確認する
- 低血糖時の対応指示:低血糖時の対応(ブドウ糖補充・グルカゴン使用の指示)があるかを確認する
スライディングスケール法はエラーが起きやすいため、院内での標準化(統一フォーマット)の整備に薬剤師が関与できると理想的です。
インスリンのデバイス(注射器・ペン型)の種類や保管方法についても、薬剤師として把握しておくと服薬指導の質が上がります。
③ ヘパリン:投与量と検査値のセットで管理する
ヘパリンは血液を固まりにくくするための抗凝固薬です。治療域が狭く、過量では大量出血・不足では血栓再発と、どちらも重大なリスクをはらみます。
未分画ヘパリン(注射用)は特に管理が必要で、投与量の調整にはAPTT(活性化部分トロンボプラスチン時間)の定期モニタリングが必須です。
ヘパリンで薬剤師が確認すること
- 投与目的の確認:治療(静脈血栓塞栓症・心房細動など)か予防(周術期 DVT 予防)かで用量が大きく異なる
- APTT のモニタリング:治療域(一般的に正常の1.5~2.5倍)に入っているかを確認する。ただし試薬によって基準値が異なるため、自施設の基準を把握しておく
- 投与ルートとポンプ確認:持続投与では輸液ポンプを使用し、流量(mL/時間)と単位(単位/時間)の両方を確認する
- ヘパリン起因性血小板減少症(HIT)の注意:投与開始後5~10日の血小板数低下に注意。投与中は定期的な血小板数確認が必要
- 拮抗薬(プロタミン)の在庫確認:ヘパリン過量時に備え、プロタミン硫酸塩が病棟または薬局に準備されているかを確認する
ヘパリンの投与量変更は検査値と連動して頻繁に行われるため、薬剤師が処方変更のたびに用量・速度・単位を確認する習慣が重要です。
周術期に抗凝固薬・抗血小板薬をいつ休薬・再開するかは、薬剤師が特に問われる場面のひとつです。ヘパリンブリッジも含めた周術期管理の詳細はこちらで確認できます。
ハイアラート薬を受け取ったときの確認フロー
ハイアラート薬の処方・払い出しを受けたとき、薬剤師として何を確認するか、流れをまとめます。
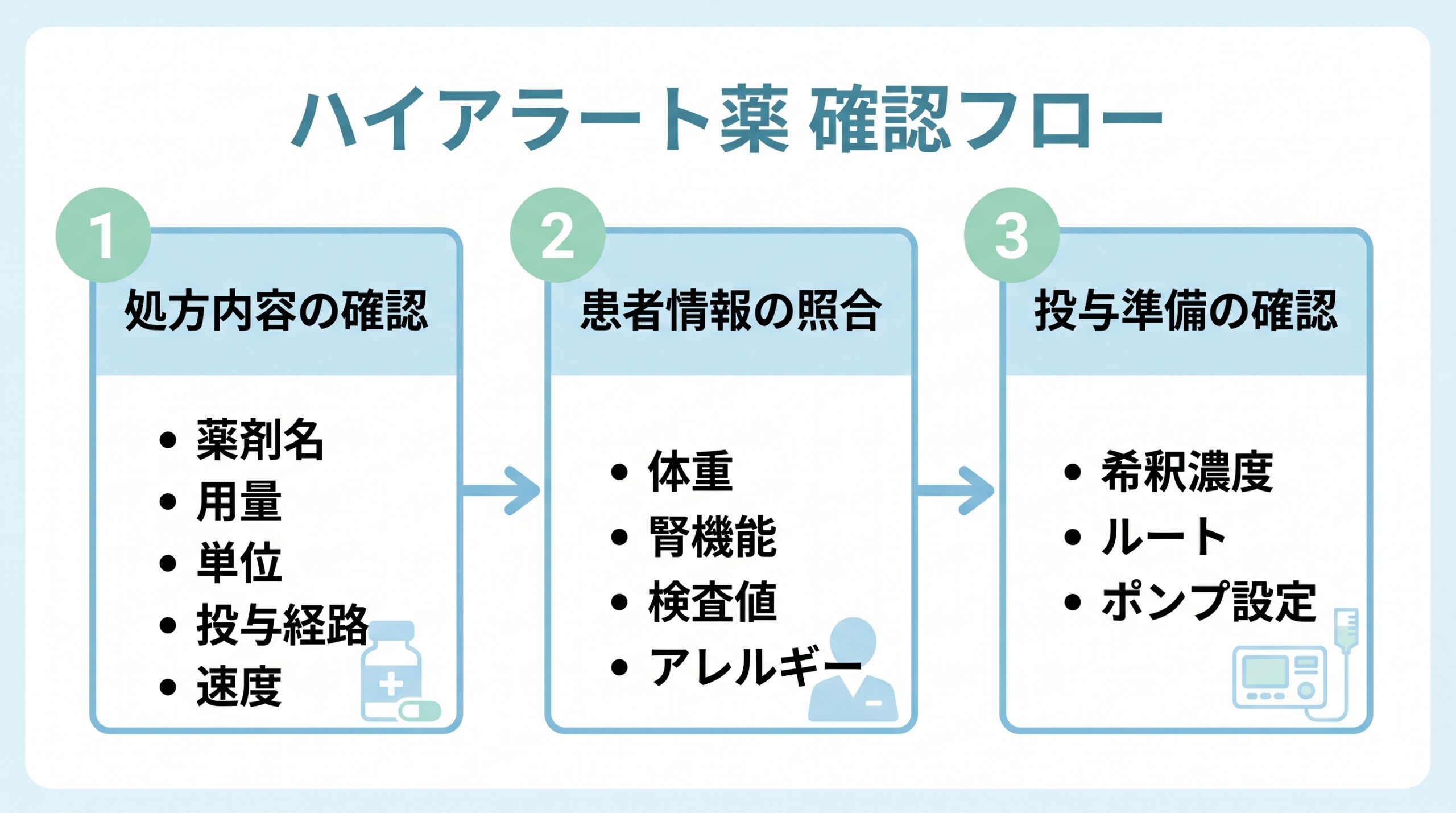
Step 1:処方内容の確認(薬剤名・用量・単位・投与経路・速度)
Step 2:患者情報の照合(体重・腎機能・検査値・アレルギー)
Step 3:投与準備の確認(希釈濃度・ルート・ポンプ設定・警告ラベル)
共通の安全管理ポイント:現場チェックリスト
KCL・インスリン・ヘパリンに共通する安全管理のポイントを表でまとめます。
| 確認項目 | 確認内容 | 特に注意が必要な場面 |
|---|---|---|
| 処方内容の二重確認 | 薬剤名・用量・単位・投与経路・速度がすべて明記されているか | 緊急処方・口頭指示・当直帯の変更 |
| 検査値との照合 | 投与前後の検査値(血清K値・血糖値・APTT)が処方と矛盾していないか | 処方変更時・検査値報告後 |
| 患者体重・腎機能の確認 | 体重換算・腎機能低下による用量補正が必要かどうか | 高齢者・腎疾患合併患者 |
| 投与ルートの確認 | 末梢 vs 中心静脈の区別・アクセス部位 | KCL高濃度・抗がん剤投与時 |
| ポンプ・デバイス確認 | 輸液ポンプの設定(mL/h)と処方の単位が一致しているか | インスリン・ヘパリン持続投与 |
| 警告ラベルの貼付 | 「高注意薬」「要希釈」などの院内警告ラベルが貼られているか | KCL・高張食塩水・神経筋遮断薬 |
| 拮抗薬・救急対応の確認 | 万一のときに拮抗薬(プロタミン・グルカゴン等)が手元にあるか | ヘパリン・インスリン投与開始時 |
ハイアラート薬と「システムで防ぐ」視点
ハイアラート薬の安全管理は、個人の注意力だけに頼るのには限界があります。医療安全の観点では、エラーをシステムで防ぐ設計が重要です。
薬剤師として関与できるシステム改善の例:
- KCLの病棟保管廃止と病院薬局一元管理の推進
- インスリン指示票・スライディングスケール様式の統一化
- ヘパリン濃度・流量の標準化(施設内プロトコル作成)
- 電子カルテへの警告アラート設定(用量上限・投与経路アラート)
- 払い出し時の二重チェック・ダブルチェック体制の整備
「自分が気をつける」から「仕組みとして防ぐ」への発想転換が、ハイアラート薬管理の本質です。
ポリファーマシーの視点も加えると、同一患者においてハイアラート薬が複数重複するリスクも見えてきます。処方全体をどう整理するかについては、こちらの記事もあわせてお読みください。
📚 改定情報をもっと深く追いたい方へ
2026年(令和8年)診療報酬改定は、薬局現場でも判断が割れる論点が多く、信頼できる情報源を複数持つことが、判断の精度を高めます。
当ブログでも改定情報を継続発信していきますが、より幅広い臨床・経営情報を求める方は、現役薬剤師の利用が多い「m3.com」を参考にしてみてください。
改定対応や臨床トピックの解説記事、業界ニュースが日々更新されており、実務判断の材料として役立ちます。
ハイアラート薬の安全管理:まとめ
- ハイアラート薬は「エラーが多い薬」ではなく「エラーが起きたときのダメージが大きい薬」
- KCLは急速静注=心停止のリスク。希釈・速度・病棟保管禁止の徹底が大原則
- インスリンは単位の読み間違い・製剤取り違えが多発。処方の明確化と標準化が鍵
- ヘパリンは検査値(APTT・血小板数)と連動した管理が不可欠。HITにも注意
- 個人の注意力だけでなく、システムで防ぐ設計に薬剤師として積極的に関与する
ハイアラート薬の管理は、転倒リスク薬と同様に「薬の副作用や危険性を多職種に伝える」薬剤師の専門性が最も活きる領域のひとつです。関連する記事もあわせてご確認ください。
ハイアラート薬の専門知識を、キャリアに活かしていますか?
注射薬管理・安全管理に精通した病院薬剤師のスキルは、転職市場でも高く評価されます。
「今の病院でスキルが評価されていない」「病棟業務をさらに深めたい」と感じているなら、転職エージェントに相談してみるのも一つの手です。
まずは無料登録だけして、非公開求人や条件を確認するところから始められます。